Die Ringelflechte wird medizinisch Tinea corporis bezeichnet und ist auch als Körperpilz-Erkrankung bekannt. Sie wird durch bestimmte Pilze, sogenannte Dermatophyten, hervorgerufen. Diese Pilzerreger bauen menschliches Keratin ab. Das ist ein wichtiger Bestandteil von Nägeln, Haaren und Hornhaut.
Dermatophyten sind äußerst resistent gegen Austrocknung. Insgesamt gibt es 40 unterschiedliche Arten. Im mitteleuropäischen Raum ist Trichophyton rubrum der häufigste Dermatophyten-Erregerstamm.
Bei Kindern und Jugendlichen sind vor allem zoophile Dermatophyten die Ursache für Ringelflechte. Das sind Erreger, die hauptsächlich von Haustieren wie
- Hamstern,
- Mäusen,
- Kaninchen,
- Meerschweinchen oder
- Ratten
stammen.
Nach dem Eindringen in den menschlichen Körper breiten sich die Dermatophyten um die Eintrittsstelle herum aus. Dort rufen sie eine Entzündung hervor. Die Entzündung durch zoophile Dermatophyten ist normalerweise intensiver.
Tinea corporis gehört zu den häufigsten Hauterkrankungen überhaupt. Die prozentuelle Häufigkeit der einzelnen Dermatophyten beträgt:
- T. rubrum: 66 Prozent
- M. canis: 12 Prozent
- T. tonsurans: 9 Prozent
- T. mentagrophytes: 8 Prozent
- T. verrucosum: 2 Prozent
- Epidermophyton floccosum: 2 Prozent
Begünstigende Faktoren für eine Ansteckung mit dem Körperpilz sind ein feucht-warmes Milieu der Haut, zum Beispiel
- nach dem durch Schwimmen,
- durch Schwitzen bei körperlicher Arbeit oder
- einem allgemeinen feucht-warmen Klima.
Weitere Risikofaktoren sind
Außerdem tritt eine Ringelflechte bei pathologischer Hautempfindlichkeit wesentlich häufiger auf. Eine solche Hautempfindlichkeit wäre zum Beispiel Neurodermitis.
Darüber hinaus sind ältere Menschen und Kinder häufiger von einer Ringelflechte betroffen.
Typisch für die Ringelflechte sind kreisrunde, randbetonte Läsionen mit
- Schuppung,
- Rötung,
- kleinen Papeln und
- manchmal auch kleinen Pusteln.
Das Zentrum der kreisförmigen Herde ist meistens blass. Betroffene leiden an Juckreiz an diesen Herden. Die Randbetonung hilft, eine Tinea corporis von einem Ekzem zu unterscheiden. Ekzeme zeigen das Maximum ihrer Veränderungen stets im Zentrum und schwächen sich zum Rand hin ab.
Die Herde dehnen sich langsam – oft über Wochen hinweg – peripher aus. Dabei entstehen auch immer wieder neue Herde.
Allerdings kann die Infektion auch tiefer liegen. Dann werden sehr heftige Entzündungsreaktionen ausgelöst. Dazu gehören
Des Weiteren leiden die Patienten an Abgeschlagenheit und Fieber. Die starke Entzündung weist darauf hin, dass dieser Pilz wenig an den Menschen adaptiert ist. Die Tiere selbst weisen oft nur sehr diskrete Anzeichen einer Erkrankung auf.
Bleibt die Ringelflechte zu lange unbehandelt, kann sie einen chronischen Verlauf nehmen. Auch die Ansteckung anderer Personen ist möglich.
Ein weiteres Risiko haben Menschen mit einem geschwächten Immunsystem. Hier kann Tinea corporis auch innere Organe befallen.
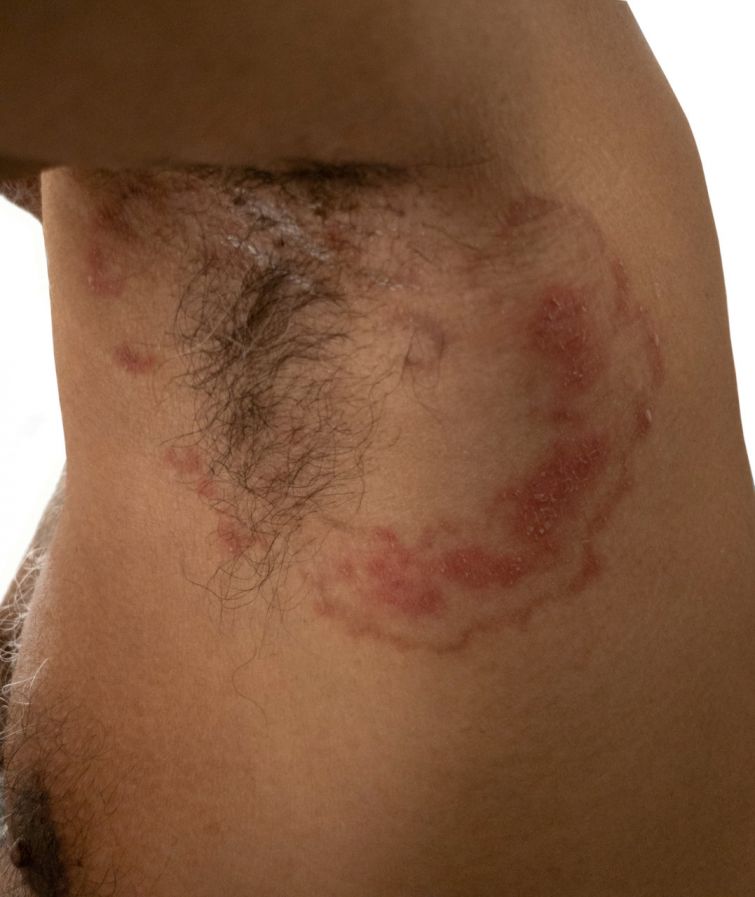
Ringelflechte an der Achselhöhle eines Mannes © RandomizeTH | AdobeStock
Beschwerden wie Hautreizungen, Rötungen und Juckreiz können auch bei anderen Erkrankungen auftreten. Daher sollte ein Arzt die Ursache für diese Beschwerden abklären.
Erkrankungen mit ähnlicher Symptomatik sind zum Beispiel:
- Seborrhoische und nummuläre Ekzeme
- Pityriasis rosea (Hauterkrankung mit Schuppung und Rötung)
- Psoriasis (Schuppenflechte)
- Pityriasis versicolor (Kleiepilzflechte)
Der Arzt wird die Haut zunächst umfassend inspizieren. Mittels eines Abstrichs entnimmt er infiziertes Material. Dieses wird anschließend unter dem Mikroskop untersucht. Bei dringendem klinischen Verdacht kann auch ein optischer Aufheller beigefügt werden. Das erleichtert bzw. verbessert die Diagnostik.
Um die genaue Gattung und Pilzart des Erregers herauszufinden, wird eine Pilzkultur angelegt. Die durch den Abstrich entnommenen Zellen werden dazu auf einem speziellen Nährboden angezüchtet. Je nach Erreger kann dies etwa drei bis sechs Wochen dauern.
Die genaue Ermittlung des Erregers ist für
- eine auf ihn abgestimmte systemische Therapie sowie
- das Aufdecken von Infektionsketten
von wesentlicher Bedeutung.
In manchen Fällen können auch noch weitere Untersuchungen notwendig sein. Dazu zählen unter anderem:
- Untersuchungen mit dem Wood-Licht. Das ist eine Lampe, die UVA-Strahlen von einer Wellenlänge bis zu 365 nm (so genanntes Schwarzlicht) hervorbringen kann. Dadurch lassen sich spezielle Dermatophyten-Arten erkennen. Liegt eine Tinea corporis vor, erscheinen die betroffenen Regionen in einem gelb-grünen Licht.
- Anlegen von Unterkulturen, um die Erreger zu klassifizieren.
- Manchmal ist es auch notwendig, die Verträglichkeit der Patienten auf spezielle Antipilzmedikamente zu testen.
- Einsatz des DTM-Mediums, um zwischen Schimmeln und Dermatophyten differenzieren zu können.
- Differenzierung von Dermatophytenstämmen mit Hilfe von genetischen Untersuchungen. Das ist nur nötig, wenn klassische Verfahren nicht ausreichend sind.
Eine exakte Diagnostik ist die Voraussetzung für eine erfolgreiche Therapie. Die diagnostischen Daten sind für die Auswahl des Antimykotikums (Antipilzmittel) entscheidend.
Topische Therapie von Tinea corporis
Im Normalfall erfolgt eine lokale, äußerlich angewendete Therapie. Man spricht dann von einer topischen Therapie. Dazu werden die Antimykotika direkt auf die betroffenen Hautbereiche aufgetragen.
Anerkannte Wirkstoffklassen sind etwa:
- Azole: Miconazol, Clotrimazol, Bifonazol, Econazol, Sertaconazol sowie Tioconazol
- Hydroxypyridone: Ciclopiroxolamin
- Allylamine: Terbinafin, Naftafin
- Morpholine: Amorolfin
Je nach Ausprägung und Lokalisation sind diese Medikamente als
- Lösung,
- Gel,
- Creme,
- Puder oder
- Paste
erhältlich. Die Anzwahl der Anwendungen ist bei den verschiedenen Präparaten unterschiedlich.
Die meisten Wirkstoffklassen hemmen die Ergosterolbiosynthese in der Pilzzellmembran. Ergosterol ist ein Bestandteil der so genannten zytoplasmatischen Membran. Durch die Hemmung der Biosynthese, wird die Funktion der Membran erheblich eingeschränkt. Das Wachstum und die Vermehrung der Erreger wird damit also eingedämmt.
Wird die Behandlung direkt nach dem Verschwinden der Beschwerden abgesetzt, können sich Rezidive bilden. Das heißt, dass die Entzündung wieder aufflammen kann, weil die Erreger nicht abgetötet wurden. Die Behandlung muss daher bis zu drei oder vier Wochen nach klinischer Heilung fortgesetzt werden.
Systemische Therapie von Tinea corporis
Meistens reicht eine topische Therapie aus. Manchmal zeigt sie jedoch keinen Erfolg, oder die Ausdehnung der Ringelflechte ist zu groß. Dann wird eine systemische Therapie angeordnet. Der Patient nimmt dabei Medikamente ein, die im gesamten Organismus und nicht nur lokal wirken.
Bei einer systemischen Therapie spielen auch
- das Alter der Patienten sowie
- bei Kindern das Körpergewicht und
- mögliche Wechselwirkungen mit anderen Medikamenten
eine Rolle.
Für diese Form der Therapie werden folgende Medikamente eingesetzt:
- Griseofulvin mikrofein
- Azole: Itraconazol
- Allylamin: Terbinafin
Im Regelfall erfolgt die Behandlung ambulant. In einzelnen Fällen kann auch eine stationäre Behandlung notwendig sein. Das ist vor allem bei besonders ausgeprägten Verlaufsformen möglich.
Speziell im Kindesalter sollte eine systemische Therapie immer mit einer topischen Therapie kombiniert werden. Das erreicht eine sofortige Wirksamkeit und verhindert eine Ausbreitung bzw. Ansteckung. Dafür werden bei Kindern vor allem Imidazol- bzw. Azolderivate eingesetzt.
Normalerweise zeigt die Tinea corporis einen sehr günstigen Verlauf. Nach erfolgter Behandlung heilen die Entzündungsherde ab, ohne Spuren zu hinterlassen. Wird die Infektion jedoch nicht behandelt, nimmt sie einen chronischen Verlauf.
Zur systemischen Behandlung von Kindern und Jugendlichen war lange Zeit Griseofulvin das einzig zugelassene Präparat. Im Vergleich zu anderen Antimykotika ist jedoch seine Wirksamkeit um einiges geringer. Hier ist eine erhöhte Dosierung von bis zu 25mg/kg KG/Tag empfehlenswert. Je nach Erreger liegt die Behandlungsdauer hier zwischen zwei bis acht Wochen.
Neben Griseofulvin eignet sich auch Fluconazol für die Behandlung von Patienten ab dem ersten Lebensjahr. Ein Nachteil ist jedoch die Interaktion mit verschiedenen anderen Medikamenten.
Behandlung in Schwangerschaft und Stillzeit
Zur lokalen Therapie von Dermatophyten kann während der Schwangerschaft und Stillzeit Clotrimazol verwendet werden. Andere Antimykotika sind während dieser Zeit nicht empfehlenswert, da es keine exakten Studien dazu gibt.
Bei einer zwingenden Indikation eines anderen Wirkstoffes während der Stillzeit sollte dieser nur
- auf kleinen Flächen und
- vorübergehend
angewendet werden. Eine systemische Therapie in der Schwangerschaft sollte nur im Falle einer lebensbedrohlichen Situation erfolgen.
Auch in der Stillzeit ist von systemischen Antimykotika abzuraten. Azole können in die Muttermilch übertreten.
Ist eine systemische Therapie in dieser Zeit unumgänglich, ist Fluconazol das Mittel der Wahl. Es weist ein relativ günstiges Nebenwirkungsspektrum auf. Alle anderen systemischen Antimykotika sind in der Stillzeit zu vermeiden.
Dermatophyten bevorzugen feuchte Regionen der Haut. Daher sollte man den Körper so trocken wie möglich halten.
Vor allem nach dem Schwimmen empfiehlt es sich, nasse Badekleidung sofort zu wechseln. Auch verschwitzte Haut ist ein idealer Nährboden für Pilze. Aus diesem Grund sollten Sie im Sommer immer Kleidung zum Wechseln mit dabei haben bzw. atmungsaktive Kleidung tragen.
Außerdem sollten Kleidungsstücke, Kissenbezüge oder Decken bei 90 Grad gewaschen werden. Das tötet die Keime ab und beugt einer neuerlichen Übertragung der Ringelflechte vor. Gegenstände wie Kämme oder Bürsten können auch mit pilzabtötenden Desinfektionsmitteln eingesprüht werden.
Bei Verdacht auf Ringelflechte sollte so früh wie möglich gehandelt werden. Prophylaktische Maßnahmen sind ansonsten sehr schwierig zu treffen. Die Pilzerreger gehen häufig von Tieren auf den Menschen über, und Tiere zeigen kaum Symptome bei einer Infektion.



